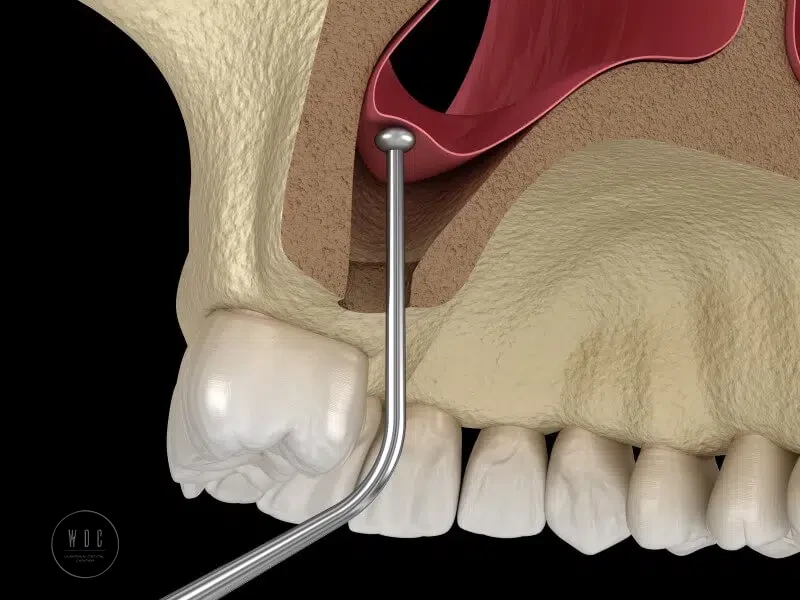
Pacjenci poszukujący profesjonalnej stomatologii w Warszawie często wymagają zaawansowanych procedur przygotowawczych, takich jak podniesienie zatoki szczękowej. Czasem jest to niezbędny zabieg przed wszczepieniem implantów zębowych. W Warsaw Dental Center oferujemy usługi na najwyższym poziomie, a pod opieką dr. Bartosza Leończaka – specjalisty chirurgii stomatologicznej z międzynarodowym doświadczeniem – pacjenci, w tym liczni obcokrajowcy, otrzymują opiekę na światowym poziomie. Ten szczegółowy przewodnik wyjaśnia, czym jest podniesienie zatoki, dlaczego jest konieczne dla implantów oraz czym wyróżnia się Warsaw Dental Center. Artykuł opisuje techniki zabiegu, wskazania i koszt zabiegu podniesienia dna zatoki szczękowej. Dlaczego podniesienie zatoki szczękowej jest kluczowe dla implantów? Podniesienie zatoki szczękowej, znane również jako augmentacja zatoki, to specjalistyczny zabieg z zakresu chirurgii i implantologii. Umożliwia on odtworzenie tkanki kostnej w górnej szczęce, w rejonie trzonowców i przedtrzonowców. Obszar ten leży bezpośrednio poniżej zatok szczękowych. Po utracie zębów górnych w tym obszarze kość często ulega resorpcji (zanikowi), pozostawiając zbyt mało miejsca na stabilne osadzenie implantów. Dodatkowo jama zatoki może rozszerzać się ku dołowi (jest to naturalny proces zwany pneumatyzacją), co skutkuje niewystarczającą wysokością kości do stabilnego zakotwiczenia implantu zębowego. Aby implant zębowy był stabilny przez lata, zalecane jest co najmniej 7–8 milimetrów wysokości kości w górnej szczęce. Jeśli masz znacząco mniej tkanki kostnej (na przykład z powodu wieloletniego braku zębów lub choroby przyzębia), zabieg podniesienia dna zatoki jest najlepszym rozwiązaniem. Podczas zabiegu chirurg delikatnie unosi błonę zatoki szczękowej, zwaną błoną Schneidera, i umieszcza materiał kościozastępczy w nowo utworzonej przestrzeni. W efekcie zwiększa się objętość kości, umożliwiając bezpieczne i trwałe wszczepienie implantów. To powszechnie stosowana, bezpieczna procedura, która pozwala pacjentom z ubytkiem kości cieszyć się implantami zębowymi, które wyglądają i funkcjonują jak naturalne zęby. Lek. Dent. Bartosz Leończak – ekspert w dziedzinie chirurgii stomatologicznej Dr Bartosz Leończak to jeden z największych atutów Warsaw Dental Center, zwłaszcza dla międzynarodowych pacjentów poszukujących zaawansowanej opieki chirurgicznej. Jest wykwalifikowanym chirurgiem stomatologicznym, który zdobył tytuł specjalisty po specjalizacyjnym szkoleniu podyplomowym i państwowym egzaminie. Dr Leończak szkolił się w Korei Południowej w zakresie implantologii oraz w Monachium u renomowanych chirurgów, takich jak Otto Zuhr i Markus Hürzeller. Bardzo istotny dla naszych zagranicznych pacjentów może być fakt, że dr Leończak płynnie posługuje się językiem angielskim, co zapewnia komfort i brak bariery językowej. Jego profesjonalizm, precyzja oraz empatyczne podejście do pacjentów sprawiają, że nawet osoby odczuwające lęk przed zabiegiem czują się bezpiecznie. Najwyższej klasy procedura podniesienia dna zatoki szczękowej w Warsaw Dental Center W Warsaw Dental Center przeprowadzamy zabieg podniesienia dna zatoki szczękowej na najwyższym poziomie, co wyróżnia nas spośród innych klinik. Cały proces jest drobiazgowo zaplanowany i przeprowadzany przy użyciu najnowocześniejszych, cyforowych technologii oraz sprawdzonych na całym świecie technik. Oto, jak zazwyczaj wygląda typowy zabieg sinus lift w naszej klinice w Warszawie: Etapy zabiegu: Konsultacja – dr Leończak analizuje historię leczenia oraz ogólny stan zdrowia pacjenta. Bada jamę ustną, zwracając uwagę na ewentualne braki zębów w górnym i dolnym łuku. Ten etap również obejmuje rozmowę z pacjentem na temat jego potrzeb i oczekiwań. Diagnostyka – w kolejnym kroku doktor wykonuje tomografię komputerową 3D (CBCT), na podstawie której ocenia ilość kości w okolicy zatok szczękowych. Ten etap jest kluczowy dla kwalifikacji pacjent do zabiegu sinus lift i pozwala precyzyjnie zaplanować każdy etap zabiegu. Planowanie zabiegu – Na podstawie wykonanych wcześniej badań dr Leończak jest w stanie określić ile będzie potrzeba kości do wszczepenia implantu. Przykładowo, jeśli w miejscu planowanego implantu pozostaje jedynie 3–4 mm wysokości kości, konieczne jest zaplanowanie istotnego podniesienia i przeszczepu, aby osiągnąć docelowe ~8 mm. Do symulacji zabiegu wykorzystuje się nowoczesne oprogramowanie, co pozwala uniknąć niespodzianek podczas operacji. Następnie dr Leończak wybiera najlepszą technikę podniesienia dna zatoki dla Twojego przypadku – może to być metoda okna bocznego (znana jako metoda otwarta przeprowadzana przez boczną stronę dziąsła) lub mniej inwazyjne podejście crestal, inaczej nazywana metodą zamkniętą, prowadzone przez zębodół. Decyzja zależy od tego, ile dodatkowej kości trzeba odbudować. Badania pokazują, że zarówno bezpośrednia (lateral), jak i pośrednia (crestal) metoda osiągają podobne wskaźniki powodzenia implantacji, o ile są właściwie zastosowane, dlatego wybór techniki opiera się na tym, co będzie najmniej inwazyjne, a jednocześnie wystarczająco efektywne w danym przypadku. Na tym etapie podejmowana jest również decyzja w sprawie materiału do przeszczepu kości. Do wyboru jest kość autogenna (pobrana od pacjenta, często z okolicy żuchwy lub bródki), materiał dawcy bądź substytuty kości, takie jak ceramika bioaktywna. Kość autogenna jest uznawana za „złoty standard” przeszczepów ze względu na doskonałe właściwości regeneracyjne, jednak przeszczepy syntetyczne i dawcy również okazują się bardzo skuteczne i bezpieczne. Dr Leończak omówi z Tobą wszystkie zalety i wady poszczególnych rozwiązań. Podniesienie dna zatoki szczękowej (sinus lift) – W dniu zabiegu nasz zespół dba o Twój pełny komfort. Procedura zwykle odbywa się w znieczuleniu miejscowym, dzięki czemu cały obszar zabiegowy jest odpowiednio znieczulony (jeśli szczególnie obawiasz się bólu lub stresu, można zastosować sedację bądź znieczulenie ogólne – to część naszego podejścia ukierunkowanego na komfort pacjenta). Dr Leończak wykonuje niewielkie nacięcie w na dziąśle w miejscu, gdzie wcześniej znajdowały się boczne zęby.W zależności od wybranej metody, przez to nacięcie tworzy się okienko w bocznej ścianie kostnej zatoki (metoda boczna) lub niewielki kanał w zębodole (metoda crestal). Następnie delikatnie unosi się błonę wyścielającą zatokę ku górze, zwracając szczególną uwagę na uniknięcie jej przerwania (najczęstszym powikłaniem w zabiegu sinus lift jest perforacja błony, jednak dzięki precyzji dr Leończaka i użyciu specjalnych lup powiększających ryzyko to jest minimalne). Gdy błona jest już uniesiona, powstałą przestrzeń wypełnia się przygotowanym materiałem kościozastępczym. Otwór w kości zazwyczaj zabezpiecza się membraną kolagenową lub ponownie przyszywa się dziąsło, pozostawiając do zagojenia. W zależności od złożoności, cała operacja trwa zwykle od 1 do 2 godzin.Rekonwalescencja – w ciągu 4-6 miesięcy materiał przekształca się w naturalną kość, umożliwiając bezpieczne osadzenie implantów. Koszt zabiegu – Choć oferujemy usługi na najwyższym poziomie, koszt zabiegów takich jak podniesienie dna zatoki czy implanty zębowe w Polsce jest często znacznie bardziej przystępny niż w Europie Zachodniej czy w Stanach Zjednoczonych. Wielu pacjentów z zagranicy odkrywa, że może u nas uzyskać opiekę najwyższej klasy za ułamek ceny, którą musieliby zapłacić w swoim kraju – to w zasadzie światowej klasy stomatologia w bardzo korzystnej cenie. Warsaw
Proteza na 4 czy 6 implantach Warszawa. Innowacyjność w leczeniu bezzębia, zalety i cena Warszawa 2025 rok
Utrata zębów ma poważne konsekwencje wpływając nie tylko na zdrowie, ale również komfort życia,. Brak zębów może pogarszać wygląd, mowę i codzienne funkcjonowanie. Współczesna stomatologia oferuje skuteczne rozwiązania dla osób dotkniętych bezzębiem, a wśród nich na szczególną uwagę zasługują innowacyjne systemy mocowania protez na 4 implantach lub 6 implantach. Obie metody umożliwiają pacjentom szybkie przywrócenie pełnej funkcji uzębienia i zapewniają naturalny wygląd i wygodę porównywalną z naturalnymi zębami. Jak działają metody All-on-4 i All-on-6 Warszawa? Zarówno All-on-4, jak i All-on-6 polegają na osadzeniu całkowitej protezy na implantach stomatologicznych. Te techniki różnią się ilością zastosowanych implantów: All-on-4 – zakłada osadzenie protezy na czterech implantach strategicznie umieszczonych w szczęce lub żuchwie. All-on-6 – opiera się na sześciu implantach, które gwarantują jeszcze większą stabilność i wytrzymałość. Obie metody zapewniają trwałe rozwiązanie dla pacjentów z bezzębiem, przywracając im pewność siebie i poprawiając jakość życia. All-on-4 – szybka rekonstrukcja uzębienia na czterech implantach Technika All-on-4 umożliwia przymocowanie całkowitej protezy na czterech implantach. To mniej inwazyjna metoda, dzięki której pacjent może odzyskać pełną funkcjonalność jamy ustnej w krótkim czasie. Zalety All-on-4: ✅ Krótki czas leczenia: Możliwość odbudowy uzębienia już po jednej wizycie. ✅ Mniejsza inwazyjność: Odpowiednia także dla pacjentów z niewystarczającą ilością zdrowej kości. ✅ Komfort i stabilność: Stała proteza umożliwia swobodne jedzenie i mówienie. ✅ Oszczędność: Niższy koszt w porównaniu do bardziej zaawansowanych metod implantacji. All-on-6 – stabilne rozwiązanie na sześciu implantach Metoda All-on-6 to bardziej zaawansowane podejście, które zapewnia jeszcze większą trwałość i stabilność. Proteza zamocowana na sześciu implantach jest szczególnie zalecana pacjentom z większym zanikiem kości lub większymi wymaganiami funkcjonalnymi. Zalety All-on-6: ✅ Maksymalna stabilność: Sześć implantów gwarantuje lepsze rozłożenie sił żucia. ✅ Naturalny wygląd: Proteza wykonana z dbałością o detale doskonale imituje naturalne uzębienie. ✅ Ochrona kości szczękowej: Implanty zapobiegają zanikowi kości, który często występuje po utracie zębów. ✅ Trwałość na lata: Długowieczne rozwiązanie dla osób szukających stabilności i komfortu. Możliwe wyzwania związane z osadzeniem protezy na 6 implantach ❌ Wyższy koszt: Większa liczba implantów oznacza wyższe koszty leczenia. ❌ Wymagania dotyczące kości: Konieczne jest posiadanie wystarczającej ilości zdrowej tkanki kostnej. ❌ Dłuższy okres rekonwalescencji: Proces gojenia może być nieco dłuższy w porównaniu do mniej skomplikowanych procedur. All-on-4 vs. All-on-6 – które rozwiązanie wybrać? Wybór między All-on-4 a All-on-6 zależy od indywidualnych potrzeb i warunków anatomicznych pacjenta. All-on-6 zapewnia większą stabilność dzięki dwóm dodatkowym implantom i jest zalecana pacjentom, którzy potrzebują mocniejszego wsparcia dla protezy, szczególnie w przypadku większego zaniku kości. All-on-4 i All-on-6 – cena Warszawa 2025 Koszt metody All-on-6 może być zmienny i zależy od głównie od kilku czynników, takich jak to, gdzie znajduje się klinika – koszty w dużych miastach zwykle są większa. Nie bez znaczenia jest doświadczenie i renoma specjalisty oraz oczywiście użyte materiały. W Polsce cena protezy na 6 implantach cena może wahać się od 50 000 do 80 000 zł, co czyni ją inwestycją w długotrwałe i komfortowe rozwiązanie dla osób poszukujących najlepszego zamiennika naturalnych zębów. Sprawdź nasz cennik i umów się na konsultacje, aby poznać pełną cenę leczenia. Koszt metod All-on-4 i All-on-6 jest zmienny i zależy od wielu czynników, takich jak lokalizacja kliniki, doświadczenie specjalisty i użyte materiały. All-on-4: Całkowity orientacyjny koszt zabiegu dla szczęki lub żuchwy w Warszawie to około 60 000 zł (obejmuje wszczepienie implantów i zamocowanie protezy). All-on-6: W Warszawie cena protezy na 6 implantach może wahać się od 50 000 do 80 000 zł. Zapraszamy na konsultację do naszych specjalistów lek.dent. Bartosza Leończak lub lek. dent. Aleksandry Kostrz, którzy w Warsaw Dental Center zajmują się odbudową zębów na 4 lub 6 implantach. Podsumowanie Zarówno All-on-4, jak i All-on-6 to nowoczesne i skuteczne metody leczenia bezzębia, które pozwalają na odzyskanie pięknego uśmiechu i komfortu życia. Wybór odpowiedniej metody powinien być dokonany po konsultacji z doświadczonym specjalistą, który oceni indywidualne potrzeby pacjenta i zaproponuje najlepsze rozwiązanie.
Znieczulenie Ogólne: Co To Jest i Jak Działa?
Znieczulenie ogólne to medyczna procedura, która wprowadza pacjenta w stan kontrolowanej nieświadomości podczas operacji lub innych skomplikowanych zabiegów medycznych. Jego głównym celem jest zapewnienie bezbólowego, komfortowego przebiegu procedury dla pacjenta. Jak Działa Znieczulenie Ogólne? Znieczulenie ogólne działa poprzez blokowanie sygnałów bólowych i wprowadzenie pacjenta w stan głębokiego snu. Leki zwiększają relaksację mięśni i eliminują reakcje organizmu na ból, co pozwala przeprowadzić operację bez dyskomfortu dla pacjenta. Kiedy Stosuje Się Znieczulenie Ogólne? Znieczulenie ogólne stosuje się przy: Skomplikowanych operacjach chirurgicznych (np. serca, mózgu) Długotrwałych zabiegach stomatologicznych Procedurach wymagających zwiększonej kontroli nad reakcjami ciała Przygotowanie do Znieczulenia Ogólnego Konsultacja Przedoperacyjna Przed zabiegiem pacjent przechodzi szczegółowe konsultacje z anestezjologiem, który: Analizuje historię medyczną pacjenta Omawia leki stosowane na co dziń Ustala potencjalne ryzyko związane ze znieczuleniem Wskazówki Przed Zabiegiem Należy unikać jedzenia i picia co najmniej 6 godzin przed zabiegiem Należy poinformować lekarza o wszelkich alergiach Wskazane jest zaprzestanie palenia przed operacją Przebieg Znieczulenia Ogólnego 1. Indukcja Znieczulenie ogólne jest podawane dożylne lub przez maskę. Pacjent zasypia w ciągu kilkudziesięciu sekund. 2. Podtrzymanie W trakcie zabiegu pacjent otrzymuje leki utrzymujące stan nieświadomości. Anestezjolog kontroluje ciśnienie krwi, tętno i oddech. 3. Wybudzanie Po zakończeniu zabiegu pacjent stopniowo odzyskuje przytomność, a anestezjolog monitoruje jego stan. Czy Znieczulenie Ogólne Jest Bezpieczne? Znieczulenie ogólne jest generalnie bezpieczne, szczególnie w nowoczesnych klinikach i pod nadzorem doświadczonego anestezjologa. Ryzyko powikłań jest niskie, ale może wzrosnąć u osób z problemami zdrowotnymi (np. choroby serca, otyłość). Potencjalne Skutki Uboczne Nudności i wymioty Ból gardła Zawroty głowy Przejściowe zaburzenia pamięci Rekonwalescencja Po Znieczuleniu Czego Się Spodziewać Po Zabiegu? Możliwe zmęczenie i dezorientacja przez kilka godzin Zaleca się odpoczynek przez minimum 24 godziny Jak Szybciej Wrócić Do Formy? Dużo odpoczynku Unikanie alkoholu i kofeiny przez kilka dni Picie dużej ilości wody Podsumowanie Znieczulenie ogólne to bezpieczna i skuteczna metoda pozwalająca przeprowadzić skomplikowane zabiegi chirurgiczne bez bólu i dyskomfortu. Współpraca z doświadczonym anestezjologiem gwarantuje minimalizację ryzyka i szybszy powrót do zdrowia. Jeśli masz pytania dotyczące znieczulenia, skonsultuj się z lekarzem przed zabiegiem.
Jak wyprostować zęby Warszawa. Przewodnik po aparatach ortodontycznych w 2025 roku.
Dla osób, które chcą poprawić swój uśmiech prostowanie zębów i wybór odpowiedniego aparatu ortodontycznego to kluczowe decyzje. Najlepsze kliniki stomatologiczne Warszawa oferują cały wachlarz opcji leczenia wad zgryzu. W tym artykule przedstawimy najpopularniejsze aparaty ortodontyczne, ich cechy charakterystyczne oraz koszty, co umożliwi podjęcie świadomej decyzji dotyczącej leczenia ortodontycznego w 2025 roku. Rodzaje aparatów ortodontycznych Najprostszym podziałem aparatów są aparaty ruchome, stałe i systemy nakładkowe: aparaty ruchome, dedykowane do leczenia wad zgryzu u dzieci, pozwalają na wczesne leczenie i zapobiegają pojawieniu się bardzo skomplikowanych w leczeniu wad zgryzu. Aparaty ruchome obejmują m.in. płytkę Schwarza i inne aparaty wykorzystujące siłę mięśni twarzy Aparaty stałe: charakteryzują się zamkami przyklejanymi do zębów przez ortodontę, pacjent nie jest w stanie zdjąć aparatu, dzięki czemu działa on przez całą dobę. Aparaty nakładkowe– innowacyjna metoda leczenia, obejmuje niewidoczne nakładki, które zwiększają komfort leczenia Jaki aparat będzie najlepszy dla Ciebie? Przy wyborze rodzaju aparatu należy wziąć pod uwagę kilka czynników takich jak: wiek pacjenta Rodzaj i stopień zaawansowania wady zgryzu Preferencje estetyczne Budżet przeznaczony na leczenie ortodontyczne W Warsaw Dental Center nasze ortodontki lek.dent. Karolina Stolarczuk-Wysokińska i lek.dent. Izabela Michalak podczas konsultacji doradzą, który aparat będzie najbardziej odpowiedni w leczeniu danej wady zgryzu. Który aparat ortodontyczny wybrać? Aparat stały metalowy Jest to klasyczny aparat, jeden z tańszych wsród całego szeregu aparatów stałych. Wyróżnia się kilkoma zaletami: wysoce skuteczny w leczeniu wad zgryzu Konstrukcja metalowa odporna na uszkodzenia Konkurencyjna cena Główną wadą tego rozwiązania, o której wspominają pacjenci jest duża widoczność aparatu. Jak jest skonstruowany aparat metalowy? Aparat metalowy składa się z 3 części: metalowych zamków przyklejonych do powierzchni zębów, łuku ortodontycznego generującego siły, które przesuwają zęby i kolorowych gumek, które utrzymują łuki na zamkach. Jaki jest czas i koszt leczenia aparatem metalowym? Czas zależności od wady waha się między 1,5 roku i nawet 4 latami. Cena leczenia aparatem metalowym w 2025 roku obejmuje: założenie zamków- 3000 zł za jeden łuk wizyty kontrolne, odbywające się co 4 tygodnie, podczas takiej wizyty ortodonta zmienia łuki i gumki, koszt 250-450 zł Mimozę zamki metalowe są najbardziej widoczne, to rozwiązanie cieszy się popularnością wśród pacjentów ze względu na swoją cenę i skuteczność. Aparat ceramiczny (estetyczny) Jest to również rodzaj aparatu stałego. Charakteryzuje się zamkami wykonanymi z ceramicznego materiału, który idealnie komponuje się z kolorem zębów, dzięki czemu jest mniej widoczny niż aparat metalowy. Oto główne zalety aparatu estetycznego: praktycznie niewidoczny Jest bardziej komfortowy ze względu na gładsze powierzchnie zamków Hipoalergiczny- materiał ceramiczny właściwie nie powoduje reakcji alergicznych Skuteczny: jego efektywność jest porównywalne z aparatami metalowymi Jaki jest czas i koszt leczenia aparatem estetycznym w 2025 roku Warszawa założenie zamków to koszt około 3500 zł za jeden łuk Wizyty kontrolne to koszt 250-450 zł Czas leczenia aparatem ceramicznym zależy od rodzaju wady zgryzu i może trwać od 1,5 roku do około 3 lat. Aparat ceramiczny pomimo nieznacznie wyższej ceny cieszy się popularności wśród osób ceniących estetykę uśmiechu. Wybierając ten rodzaj aparatu inwestujesz nie tylko w zdrowie ale również pewność siebie podczas noszenia aparatu. Aparat samoligaturujący Jest to innowacyjne i rewolucyjne rozwiązanie w terapii ortodontycznej. Jego unikalna konstrukacj pozwala na całkowite wyeliminowanie stosowania tradycyjnych ligatur. Aparat samoligaturujacy składa się ze specjalnych zamków mocuonwanyc do zębów, które mają wbudowany system mocowania łuku ortodontycznego. To powoduje, że aparat samoligaturujący ma wiele zalet, takich jak: skrócony czas leczenia ortodontycznego rzadsze wizyty kontrolne, co około 6 tygodni Precyzyjna siła nacisku na ząb Zwiększony komfort pacjenta ze względu na poprawę estetyki ale również gładkie powierzchnie zamków, które nie podrażniają błony śluzowej Ułatwiona higiena jamy ustnej ze względu na brak tradycyjnych gumek mocujących łuk ortodontyczny Jaki jest czas i koszt leczenia aparatem samoligaturującycm w 2025 roku: założenie zamków: możesz wybrać zamki metalowe, których koszt zaczyna się od 4500 zł za łuk lub aparat estetyczny, którego cena zaczyna się od 5500 zł za łuk Wizyty kontrolne wahają się w granicach 400-600 zł Średni czas leczenia aparatem samoligaturującym może wynosić od 12 miesięcy do około 2 lat. Ze względu na wiele zalet aparatów samoligaturujacych wybierają je osoby które: cenią sobie komfort i zachowanie estetyki uśmiechu Zależy im na szybkim leczeniu Ze względów na ograniczony czas preferują rzadsze wizyty kontrolne Aparaty nakładowe Wybierane przez pacjentów ceniących dyskretny i wygodny sposób prostowania zębów. Nakładki ortodontyczne są przezroczyste, przez co właściwie niewidoczne. Proces leczenia polega na wymianie nakładek co tydzień, dzięki czemu ułatwiona jest higiena zarówno aparatu jak i jamy ustnej. Zalety nakładek ortodontycznych: Bardzo dyskretna metoda prostowania zębów Możliwość wyjmowania aparatu, co znacznie ułatwia higienę Zwiększony komfort noszenia i brak podrażnień Dzięki cyfrowemu planowaniu każdy etap jest precyzyjnie dopracowany Wymiana nakładek co tydzień przez pacjenta w domu Rzadsze wizyty kontrolne, co około 8 tygodni Ile trwa i jaki jest kosz leczenia aparatem nakładkowym 2025 roku Warszawa Na pierwszy rzut oka wydaje się, że leczenie aparatem nakładkowym jest droższe niż innymi aparatami. Natomiast w cenę wliczone są wszystkie wizyty kontrolne, bez względu na czas trwania leczenia, więc ogólny koszt procesu leczenia jest porównywalny do innych systemów. Cena nakładek ortodontycznych Warszawa waha się od 20 tys zł do nawet 25 tys zł. Czas leczenia jest znacznie skrócony w porównaniu z innymi aparatami i wynosi od 8-24 miesięcy, w zależności od stopnia zaawansowania wady. Kluczowe aspekty przy wyborze aparatu ortodontycznego Warszawa. Czynniki, które najczęściej wskazują pacjenci przy decyzji o leczeniu ortodontycznym to: estetyka– wpływ na wygląd i widoczność aparatu w trakcie leczenia Cena całego leczenia- koszt całego leczenia może wahać się między 10000 a 25000 Komfort noszenia– mniej podrażnień oznacza większy komfort i wygodę Efektywność leczenia– oszczędność czasu dla większości osób jest bardzo ważna Łatwe utrzymanie higieny jamy ustnej– wiąże się to z możliwością lepszego czyszczenia zębów Bez względu na to, jaki aparat wybierzesz możesz być pewny, że inwestujesz zarówno w swoje zdrowie jak i piękny uśmiech na lata. Komentarz: [1] https://primedental.pl/en/pricing/ [2] https://warsawdentalcenter.pl/en/invisalign-overlays-warsaw-price/ [3] https://pmc.ncbi.nlm.nih.gov/articles/PMC7940807/ [4] https://odent.pl/en/good-orthodontist-warsaw/ [5] https://www.santabarbaraortho.com/blog/blog-post-title-two-99w8b [6] https://odontoaligners.in/the-future-of-orthodontics-innovations-and-trends-for-2025/ [7] https://mydentalclinic.pl/en/pricing-eng/ [8] https://warsawdentalcenter.pl/en/orthodontics/ [9] https://www.bgbraces.com/fixed-vs-removable-orthodontic-appliance-which-is-more-preferable/ [10] https://odent.pl/en/services/orthodontics/
Ortodoncja Warszawa. Wszystko, co chciałbyś wiedzieć na temat prostowania zębów w 2025 roku, metody i ceny leczenia.
Ortodoncja w Warszawie nieustannie się rozwija, a innowacyjne metody leczenia przyczyniają się do skrócenia czasu leczenia i równocześnie do zwiększenia komfortu pacjentów. Wiele osób zastanawia się, jakie metody prostowana zębów będą popularne i skuteczne w 2025 roku. W tym artykule przedstawiamy najbardziej uniwersalne i najczęściej wybierane rodzaje aparatów ortodontycznych, ich ceny oraz wskazówki jak wybrać najlepszego ortodontę w Warszawie w 2025 roku. Dlaczego warto rozważyć leczenie ortodontyczne i jak może ono poprawić jakość życia. Coraz więcej osób wie, że piękny uśmiech nie tylko dodaje pewności siebie ale wpływa również na zdrowie jamy ustnej. Prawidłowe ustawienie zębów ma kluczowe znaczenie dla funkcjonowania całego układu stomatognatycznego. Nieprawidłowo ustawione zęby mogą powodować poważne powikłania nawet wykraczające poza obszar jamy ustnej: dysfunkcje stawu skroniowo-żuchwowego mogą pojawić się jako konsekwencja złego zgryzu, pojawiają się wtedy bóle głowy, szumy w uszach, trudności w żuciu pokarmów Stłoczone i nieprawidłowo ustawione zęby utrudniają, a czasem uniemożliwiają prawidłową higienę jamy ustnej, co przyczynia się do powstawiania próchnicy i paradontozy. Jeśli te schorzenia nie są prawidłowo leczone mogą prowadzić do utraty zębów Dlaczego leczenie ortodontyczne to inwestycja w zdrowie? Korzyści, jakie daje prawidłowe ustawienie zębów to: -zmniejszenie napięć mięśniowych w obrębie głowy i szyi redukcja bólu głowy Zmniejszenie ryzyka wystąpienia paradontozy i próchnicy Poprawna funkcja żucia i mowy Wzrost samooceny i pewności siebie Decydując się na leczenie ortodontyczne Warszawa inwestujesz w długoterminowe zachowanie zdrowia i komfortu życia. Nowoczesne metody prostowania zębów w 2025 roku Warszawa Ortodonci twierdzą, że w 2025 roku nabardziej popularne w prostowaniu zębów będą aparaty samoligaturujące i innowacyjne, przezroczyste aparaty nakładowe. Te technologie skracają czas leczenia, zmniejszają ilość wizyt kontrolnych, dzięki czemu oszczędzają czas pacjentów spędzony w gabinecie stomatologicznym. Dzięki zwiększonej estetyce aparaty te poprawiają również komfort życia i funkcjonowania pacjentów. Koszt aparatu ortodontycznego Warszawa 2025 rok. Cena założenia aparatu i całego okresu leczenia zależy od: rodzaju wybranego aparatu: najbardziej proste i najtańsze aparaty metalowe zaczynają się od 3000 zł za jeden łuk, natomiast te najbardziej zaawansowane aparaty nakładkowe mogą osiągać cenę nawet do 25 tys zł za całe leczenie Czasu trwania leczenia: w przypadku aparatów stałych im dłuższy okres leczenia tym wyższe koszty. Wiąże się to z ilością wizyt kontrolnych, podczas których ortodonta wymienia gumki i zakłada nowe zamki, cena takiej wizyty może wahać się od 150 zł do 450 zł w 2025 roku Doświadczenia lekarza ortodonty: koszt leczenia u lekarza ortodonty z dużym doświadczeniem może być nieznacznie wyższy, ale korzyścią jest sprawniejszy przebieg procesu i mniejsze ryzyko powikłań Dodatkowe koszty leczeni, które należy uwzględnić rozważając założenie aparatu konsultacja ortodontyczna 250-500 zł Diagnostyka radiologiczna 200-450 zł Skanowanie do zaplanowania leczenia to koszt około 300-400 zł Wizyty kontrolne 150-450 zł Retencja po zakończonym leczeniu 400-700 zł za jeden łuk Jak wybrać najlepszego ortodontę Warszawa? Doświadczony ortodonta, z dużą wiedzą i ilością pacjentów, to klucz do sukcesu leczenia ortodontycznego. Na co należy zwrócić uwagę wybierając najlepszego ortodontę Warszawa reputacja i doświadczenie: analiza opinii pacjentów, sprawdzenie kwalifikacji zawodowych lekarza mogą ułatwić najlepszy wybór Stosowanie nowoczesnych metod leczenia; leczenie nakładkami lub aparatami samoligaturującymi, cyfryzacja procesu diagnostycznego, stosowanie tomografii komputerowej przed i w trakcie leczenia mogą świadczyć o gotowości lekarz do stosowania innowacyjnych metod. Dzięki temu zwiększy się precyzja leczenia a efekt końcowy będzie idealny. Porównanie ofert gabinetów: ważna jest możliwość kompleksowej opieki stomatologicznej w gabinecie, gdzie planujecie założyć aparat. Często ortodonta musi skonsultować się z periodontologilm czy chirurgiem, jest to łatwiejsze w gabinecie , który oferuje takie usługi. Ułatwieniem dla pacjenta jest też przygotowanie do leczenia ortodontycznego w tym samym miejscu, może to oznaczać leczenie próchnicy lub leczenie kanałowe przed założeniem aparatu ortodontycznego. Wybierając ortodontę warto wybrać całą klinikę jako tę, w której odbędzie się całe kompleksowe leczenie. Oprócz cen samych aparatów, należy także zwrócić uwagę na kwalifikacje i doświadczenie lekarza oraz opinie pacjentów. W Warsaw Dental Center leczeniem ortodontycznym zajmują się lek.dent. Karolina Stolarczuk-Wysokińska i lek.dent Izabela Michalak. Klinika oferuje kompleksową opiekę dla pacjentów potrzebujących leczenia stomatologicznego. Podsumowanie Innowacyjne rozwiązania w ortodoncji są już dostępne! Jeśli oczekujesz szybkich efektów nie zwlekaj, rozważ leczenie ortodontyczne najnowszymi metodami już dziś. W 2025 leczenie aparatami będzie jeszcze bardziej spersonalizowane i komfortowe, co przełoży się na oszczędność czasu i kosztów dla pacjentów. Wybierając najlepszego ortodontę Warszawa możesz liczyć na piękny uśmiech i trwałe efekty. Cytaty: [1] https://prostezeby.com [2] https://www.dorodent.com.pl/jaki-aparat-ortodontyczny-wybrac/ [3] https://periomedica.pl [4] https://prostezeby.com/ile-kosztuje-aparat-ortodontyczny-2025/ [5] https://kb.pl/cenniki/miejskie/ortodonta-_med/warszawa/ [6] https://www.anident.pl/ceny.html [7] https://persdental.pl/metamorfozy/ [8] https://prostezeby.com/dobry-ortodonta-jak-go-znalezc-na-co-zwrocic-uwage/ [9] https://prostezeby.com/jaki-aparat-ortodontyczny-wybrac-podzial-aparatow-ortodontycznych/ [10] https://ortorad.pl/ortodoncja/
LECZENIE KANAŁOWE WARSZAWA. Przebieg zabiegu i ceny w 2025 roku .
Leczenie kanałowe: co to jest i jak przebiega? Leczenie kanałowe, znane jako endodoncja, to kluczowa procedura stomatologiczna ratująca zęby dotknięte próchnicą lub urazem. Oto kompleksowy przewodnik po tym zabiegu. Czym jest leczenie kanałowe? Leczenie kanałowe, znane również jako endodoncja, to zabieg stomatologiczny polegający na usunięciu zainfekowanej lub uszkodzonej miazgi z wnętrza zęba. Miazga, zawierająca nerwy i naczynia krwionośne, jest często nazywana „sercem zęba”. Gdy próchnica lub uraz docierają do miazgi, konieczne jest jej usunięcie, aby uratować ząb i tkanki okołowierzchołkowe przed infekcją i zapaleniem. W takiej sytuacji konieczne jest usunięcie zmienionej zapalnie miazgi, dokładne oczyszczenie kanałów korzeniowych i ich wypełnienie specjalnym materiałem, jakim jest gutaperka. Prawidłowo przeprowadzone leczenie kanałowe pozwala uratować ząb, zachowując jego funkcję i estetykę na lata. Przebieg leczenia kanałowego Warszawa Praca z koferdamem i mikroskopem stomatologicznym Wszystkie etapy leczenia kanałowego w Warsaw Dental Center odbywają się przy użyciu koferdamu – gumowej membrany, która izoluje leczony ząb, zapewniając bezpieczeństwo procedury. Dodatkowo, zastosowanie mikroskopu stomatologicznego umożliwia precyzyjne opracowanie kanałów korzeniowych, nawet w zębach o nietypowej anatomii. Mikroskop umożliwiając powiększenie pola zabiegowego jest niezastąpiony w lokalizowaniu dodatkowych kanałów 1. Diagnostyka Przed rozpoczęciem leczenia wykonuje się zdjęcie RTG zęba lub tomografię komputerową (CBCT) w celu oceny stanu zęba i tkanek dokołowierzhołkowych oraz określenia przebiegu kanałów korzeniowych. Tomografia komputerowa pozwala uzyskać trójwymiarowy obraz zęba i przylegającej kości, co ułatwia precyzyjne leczenie. 2. Przygotowanie zęba Stomatolog usuwa próchnicę, odbudowuje brakujące ścianki zęba materiałem kompozytowym i tworzy dostęp do komory zęba. Zabieg wykonywany jest w znieczuleniu miejscowym i osłonie koferdamu, co zapewnia pacjentowi całkowity komfort. 3. Opracowanie kanałów Miazga jest usuwana, a kanały korzeniowe są oczyszczane i poszerzane przy użyciu specjalistycznych narzędzi zarówno ręcznych jaki maszynowych, stanowiących innowację w leczeniu kanałowym. Eliminacja bakterii z kanałów odbywa się z użyciem odpowiednich środków dezynfekujących. W większości przypadków nie ma potrzeby aplikacji leków do kanałów, dzięki czemu całe leczenie odbywa się na jednej wizycie. Lekarz do zmierzenia długości kanałów używa niewielkiego urządzenia zwanego endometrem, które sprawia, że zabieg jest niezwykle precyzyjny i przewidywalny. 4. Wypełnienie kanałów Oczyszczone kanały są wypełniane gutaperką – materiałem biokompatybilnym, zapewniającym szczelność. W Warsaw Dental Center używamy najnowszej generacji sprzętu do wypełniania kanałów, który podgrzewa gutaperkę sprawiając, że zapływa ona w najwęższe części kanałów korzeniowych. 5. Kontrola Po wypełnieniu kanałow stomatolog wykonuje zdjęcie rentgenowskie, aby upewnić się, że wypełnienie jest szczelne i osiągnęło pełną długość kanałów. 6. Odbudowa zęba Ostatnim etapem leczenia kanałowego jest odbudowa zęba. W zależności od stopnia uszkodzenia, może być to odbudowa kompozytowa, wkład koronowo-korzeniowy lub korona protetyczna. Lekarze Warsaw Dental Center dobiorą najbardziej odpowiednią odbudowę po leczeniu kanałowym, aby zapewnić długotrwałe przetrwanie leczonego zęba. Innowacyjne metody leczenia kanałowego Współczesna endodoncja wykorzystuje zaawansowane technologie, takie jak: – Mikroskopy operacyjne– zapewniając powięszenie pola zabiegowego zwiększają dokładność leczenia – Endometry– dokładnie mierzą długość kanałów – Systemy maszynowego opracowania kanałów- umożliwiają bardzo bezpieczne opracowanie nawet najbardziej zagiętych i cienkich kanałów korzeniowych – Techniki obrazowania 3D (CBCT)- ułatwiają diagnostykę, dzięki czemu leczenie jest jeszcze bardziej prezycyjne i przewidywalne Wszystkie są stosowane przez lekarzy w Warsaw Dental Center. Dzięki tym narzędziom leczenie jest bardziej precyzyjne i często może być przeprowadzone podczas jednej wizyty. Zaawansowana endodoncja obejmuje takie zabiegi jak: – usuwanie złamanych narzędzi z kanałów korzeniowych – Leczenie zwapniałych i bardzo zakrzywionych kanałów – Naprawianie perforacji – Powtórne leczenie kanałowe, czyli rewizję – Resekcję z wykorzystaniem mikrochirurgii Wszystkie te zabiegi przeprowadza lek.dent. M. Sc.Urszula Leończak Dlaczego warto wybrać leczenie kanałowe w Warsaw Dental Center? Leczenie kanałowe pozwala zachować naturalny ząb, co jest korzystniejsze niż ekstrakcja i późniejsze uzupełnienie protetyczne. Prawidłowo przeleczony ząb może służyć pacjentowi przez wiele lat. Zastosowanie nowoczesnych metod jak tomografia komputerowa, maszynowe narzędzia do opracowania kanałów bardzo ułatwiają leczenie, a w połączeniu z doświadczeniem lekarza endodonty są receptą na sukces. W Warsaw Dental Center leczeniem kanałowym ty podstawowym jak i najbardziej zaawansowanym zajmuje się lek.dent. M. Sc.Urszula Leończak. Ma ona ogromne doświadczenie jako klinicysta od lat zajmujący się leczeniem kanałowym, swoją wiedzę przekazuje również innym dentystom na licznych kursach prowadzonych w kraju i za granicą. Urszula Leończak jako pierwsza w Polsce zdobyła tytuł Mastera z endodoncji na prestiżowym Uniwersytecie Katalońskim w Barcelonie, kształciła się również w jednym z najlepszych ośrodków na świecie- Harvard University, USA. Wskazania do leczenia kanałowego Leczenie kanałowe jest zalecane w przypadku: – Głębokiej próchnicy – Zapalenia miazgi – Martwicy miazgi – Stanu zapalnego tkanek okołowierzchołkowych – Urazu zęba- Przygotowania do leczenia protetycznego Podsumowanie Leczenie kanałowe w Warszawie to skuteczna i odnosząca duży sukces metoda ratowania zębów, która przy zastosowaniu nowoczesnych technologii i odpowiednim doświadczeniu lekarza, gwarantuje wysoką skuteczność i trwałość efektów.Wybór Warsaw Dental Center do leczenia kanałowego to inwestycja w zdrowie jamy ustnej i komfort na wiele lat. Skontaktuj się z naszą kliniką, aby dowiedzieć się więcej o leczeniu kanałowym! Ceny leczenia kanałowe w 2025 roku Warszawa Rodzaj leczenia Cena (PLN) 1. Pierwotne leczenie kanałowe siekacza 1,400 2. Pierwotne leczenie kanałowe kła 1,500 3. Pierwotne leczenie kanałowe przedtrzonowca 1,700 4. Pierwotne leczenie kanałowe trzonowca 1,950 5. Powtórne leczenie kanałowe siekacza 1,600 6. Powtórne leczenie kanałowe kła 1,700 7. Powtórne leczenie kanałowe przedtrzonowca 1,900 8. Powtórne leczenie kanałowe trzonowca 2,150 9. Usunięcie złamanego narzędzia 650 10. Zamknięcie perforacji 500
Najlepsze Kursy Stomatologiczne: Inwestuj w Swoją Karierę i Umiejętności
Wstęp Rozwijaj swoją praktykę stomatologiczną dzięki profesjonalnym kursom! Nowoczesna stomatologia wymaga stałego podnoszenia kwalifikacji i znajomości najnowszych technologii. Na naszej platformie znajdziesz kompleksowe kursy stomatologiczne prowadzone przez uznanych specjalistów w branży. Dzięki regularnym szkoleniom możesz zdobyć nowe umiejętności, które pozwolą Ci rozwijać praktykę i oferować pacjentom najwyższy standard opieki. Dlaczego Warto Inwestować w Kursy Stomatologiczne? Regularne szkolenia to nie tylko klucz do poszerzania umiejętności, ale również doskonała inwestycja w przyszłość kariery zawodowej. Kursy oferują m.in.: – Najnowocześniejsze techniki: Poznaj aktualne metody i narzędzia, takie jak koferdam i nowoczesne leczenie kanałowe. – Praktyczne doświadczenie: Ucz się od aktywnych specjalistów, takich jak : Lekarz stomatolog Urszula Leończak Lekarz stomatolog Natalia Rogulska Higienistka Wioletta Zawierucha – Certyfikaty i uznanie w branży: Po ukończeniu kursów możesz pochwalić się certyfikatami, które wzmacniają Twoją pozycję na rynku. Przykładowe Kursy, które Znajdziesz na Naszej Platformie Endodoncja dla Zaawansowanych Kurs endodoncji pozwala zyskać pewność w leczeniu kanałowym i zapobieganiu powikłaniom. W ramach kursu dowiesz się, jak stosować mikroskop i najnowsze narzędzia endodontyczne. Stomatologia Estetyczna Naucz się wykonywać bonding i zakładać licówki porcelanowe, aby poprawić estetykę uśmiechu pacjentów. Kursy Protetyczne Szkolenia z zakresu protetyki obejmują odbudowę koron zębowych i wypełnianie dużych ubytków przy zastosowaniu najnowszych materiałów. Jakie Korzyści Zyskasz dzięki Naszym Kursom? Wszystkie kursy stomatologiczne na naszej platformie prowadzą specjaliści z wieloletnim doświadczeniem. Kursanci zdobywają: – Praktyczne umiejętności: Nasi nauczyciele to aktywni lekarze stomatolodzy, co gwarantuje, że każdy kurs zawiera aktualne informacje z praktyki stomatologicznej. – Wsparcie po kursie: Nasi mentorzy są dostępni do konsultacji także po zakończeniu szkolenia. – Możliwość networkingowa: Kursy umożliwiają nawiązanie kontaktów zawodowych, które mogą pomóc w przyszłych wyzwaniach stomatologicznych. Jak Zapisz Się na Kurs? Nie zwlekaj! Przejdź na stronę Naszych Kursów i sprawdź dostępne szkolenia. Oferujemy różne opcje kursów – od kursów podstawowych po szkolenia zaawansowane – dzięki czemu znajdziesz coś dopasowanego do Twojego poziomu doświadczenia i specjalizacji.
Różnice Między Bondingiem Zębów a Licówkami Porcelanowymi – Co powinieneś wiedzieć
Wiele osób zastanawia się, jaka jest różnica między bondingiem zębów a licówkami porcelanowymi. Oba zabiegi są popularne w stomatologii estetycznej i pomagają poprawić wygląd uśmiechu, ale różnią się pod względem materiałów, trwałości oraz kosztów. W tym artykule odpowiemy na najczęściej zadawane pytania dotyczące bondingu zębów i licówek porcelanowych aby pomóc Ci wybrać najlepsze rozwiązanie dla Twoich potrzeb. Co to jest bonding zębów i licówki porcelanowe? Bonding zębów to zabieg, w którym na powierzchnię zęba nakładany jest materiał kompozytowy, modelowany przez dentystę w celu ukrycia niedoskonałości takich jak pęknięcia, przebarwienia czy nierówności. Bonding jest idealny do drobnych korekt estetycznych i naprawy drobnych uszkodzeń zębów. Licówki porcelanowe to cienkie nakładki wykonane z porcelany, które są przyklejane do przedniej części zęba. Licówki stosuje się w celu znacznej poprawy kształtu, koloru i wyglądu zębów. Są bardziej zaawansowaną opcją niż bonding i są przeznaczone do trwałych zmian estetycznych. Jakie są różnice w trwałości między bondingiem a licówkami? Trwałość jest jednym z kluczowych aspektów, które odróżniają bonding zębów od licówek porcelanowych: – Bonding zębów: Trwałość bondingu wynosi od 3 do 10 lat, w zależności od pielęgnacji zębów oraz nawyków pacjenta. Materiał kompozytowy jest mniej odporny na przebarwienia i uszkodzenia niż porcelana, co może wymagać częstszych napraw lub korekt. – Licówki porcelanowe: Licówki porcelanowe są znacznie trwalsze, często utrzymują się od 10 do 20 lat. Porcelana jest bardziej odporna na przebarwienia i uszkodzenia, co sprawia, że licówki są długoterminową inwestycją w piękny uśmiech. Jak wygląda proces zakładania bondingu a licówek? Bonding zębów to szybki i bezbolesny zabieg, który może być przeprowadzony podczas jednej wizyty u dentysty. Dentysta przygotowuje ząb, nakłada materiał kompozytowy, a następnie modeluje i utwardza go światłem UV. Cały zabieg trwa około 30-60 minut na jeden ząb. Licówki porcelanowe wymagają zazwyczaj dwóch lub więcej wizyt. Na pierwszej wizycie dentysta usuwa niewielką ilość szkliwa z powierzchni zęba, a następnie wykonuje wycisk, który zostaje wysłany do laboratorium. Podczas drugiej wizyty gotowe licówki są przyklejane do zębów. Proces ten jest bardziej czasochłonny i wymaga większej precyzji. Który zabieg jest bardziej estetyczny? Pod względem estetyki, licówki porcelanowe są zwykle uważane za bardziej zaawansowane: – Bonding zębów: Materiał kompozytowy dobrze imituje naturalny kolor zębów, ale z czasem może ulec przebarwieniom, zwłaszcza u osób spożywających kawę, herbatę lub palących papierosy. – Licówki porcelanowe: Porcelana jest znana z doskonałego odwzorowania naturalnej struktury zębów i jest odporna na przebarwienia. Dzięki temu uśmiech wygląda naturalnie i świeżo przez dłuższy czas. Jaka jest cena bondingu zębów a licówek porcelanowych? Cena bondingu zębów jest znacznie niższa niż licówek porcelanowych, co sprawia, że bonding jest bardziej przystępną opcją dla pacjentów szukających szybkich i tanich rozwiązań estetycznych. – Bonding zębów: Koszt zabiegu waha się od 800 do 1200 zł za jeden ząb, w zależności od kliniki i materiałów. – Licówki porcelanowe: Koszt licówek porcelanowych to zazwyczaj od 2500 do 5000 zł za jeden ząb. Wyższa cena wynika z trwałości oraz estetyki, jaką zapewnia porcelana. Kiedy warto wybrać bonding, a kiedy licówki porcelanowe? Bonding zębów jest dobrym rozwiązaniem, jeśli potrzebujesz szybkiej, mniej inwazyjnej naprawy drobnych defektów estetycznych. To idealne rozwiązanie, jeśli chcesz: – Poprawić drobne nierówności – Usunąć przebarwienia – Zmienić kształt lub długość zębów Licówki porcelanowe będą lepszym wyborem, jeśli zależy Ci na trwałych, bardziej estetycznych i odpornych na uszkodzenia rozwiązaniach. Licówki są polecane, gdy: – Zęby wymagają znacznych korekt kształtu lub koloru – Chcesz mieć długotrwałe, estetyczne rozwiązanie – Zależy Ci na doskonałej odporności na przebarwienia Podsumowanie Wybór między bondingiem zębów a licówkami porcelanowymi zależy od Twoich potrzeb, budżetu i oczekiwań dotyczących trwałości oraz estetyki. Bonding zębów jest szybszy, tańszy i mniej inwazyjny, idealny do drobnych poprawek. Licówki porcelanowe to inwestycja na lata, zapewniająca trwały i estetyczny efekt. Jeśli chcesz dowiedzieć się, które rozwiązanie będzie lepszym wyborem dla Ciebie zapraszamy na konsultację do lek.dent. Natalii Rogulskiej w Warsaw Dental Center, która specjalizuje się zarówno w bondingu jak i licówkach porcelanowych. Cytaty: www.sciencedirect.com www.forbes.com
Co Pacjenci Powinni Wiedzieć o Leczeniu Kanałowym – krok po kroku
Leczenie kanałowe to zabieg stomatologiczny, który wielu pacjentów może kojarzyć z bólem i dyskomfortem. Jednak współczesne technologie, takie jak leczenie kanałowe pod mikroskopem, pozwalają na przeprowadzenie tego zabiegu w sposób precyzyjny i niemal bezbolesny. W tym artykule omówimy, czym dokładnie jest leczenie kanałowe, jakie są jego etapy, dlaczego warto zdecydować się na nowoczesne metody oraz co pacjenci powinni wiedzieć przed podjęciem leczenia. Co to Jest Leczenie Kanałowe? Leczenie kanałowe polega na usunięciu zainfekowanej miazgi zęba, a następnie oczyszczeniu i wypełnieniu kanałów korzeniowych specjalnym materiałem. Jest to niezbędny zabieg, kiedy dochodzi do zakażenia lub uszkodzenia miazgi na skutek głębokiej próchnicy, urazu mechanicznego lub powikłań po innych zabiegach stomatologicznych. Dzięki nowoczesnym metodom, takim jak leczenie kanałowe pod mikroskopem, możliwe jest dokładne oczyszczenie nawet najtrudniej dostępnych kanałów, co znacząco zwiększa skuteczność zabiegu. Kiedy Jest Konieczne Leczenie Kanałowe? Leczenie kanałowe staje się konieczne w momencie, gdy miazga zęba zostanie zakażona lub uszkodzona. Objawy wskazujące na konieczność leczenia kanałowego to: – Silny ból zęba, szczególnie podczas gryzienia lub nacisku – Wrażliwość na ciepło i zimno – Obrzęk dziąsła wokół zęba – Zmiana koloru zęba na ciemniejszy – Występowanie wysięku ropnego wokół zęba Jeśli zauważysz którykolwiek z tych objawów, skonsultuj się z dentystą w Warsaw Dental Center. Leczenie kanałowe jest często jedynym sposobem na uratowanie zęba przed ekstrakcją. Jak Przebiega Leczenie Kanałowe? Proces leczenia kanałowego składa się z kilku etapów, które najlepsi dentyści w Warsaw Dental Center przeprowadzają na jednej wizycie: 1. Diagnoza – Dentysta bada zęby i wykonuje zdjęcie rentgenowskie, aby ocenić ich stan i określić liczbę oraz kształt kanałów. 2. Znieczulenie – Zabieg jest przeprowadzany w znieczuleniu miejscowym, dzięki czemu pacjent nie odczuwa bólu. 3. Oczyszczenie kanałów – Zainfekowana miazga jest usuwana, a kanały zostają dokładnie oczyszczone przy pomocy specjalistycznych narzędzi. Nowoczesne gabinety oferują leczenie kanałowe pod mikroskopem, co zapewnia wyjątkową precyzję. 4. Wypełnienie kanałów – Po oczyszczeniu, kanały zostają wypełnione materiałem zabezpieczającym przed ponownym zakażeniem. 5. Odbudowa zęba – Po leczeniu kanałowym ząb jest odbudowywany przy pomocy wypełnienia lub korony, aby przywrócić jego funkcjonalność i estetykę. Czy Leczenie Kanałowe Jest Bolesne? Dzięki nowoczesnym technologiom oraz znieczuleniu miejscowemu, leczenie kanałowe jest niemal bezbolesne. W przypadku bardziej skomplikowanych przypadków, takich jak zakrzywione kanały, leczenie kanałowe pod mikroskopem zapewnia większą precyzję i minimalizuje ryzyko powikłań, co znacznie zwiększa komfort pacjenta podczas zabiegu. Jakie Są Zalety Leczenia Kanałowego pod Mikroskopem? Współczesne leczenie kanałowe pod mikroskopem to zaawansowana technologia, która pozwala na dokładniejsze oczyszczenie kanałów i minimalizuje ryzyko nawrotu infekcji. Kluczowe zalety to: – Precyzja – Mikroskop pozwala zobaczyć nawet najmniejsze kanały, które byłyby trudne do zauważenia gołym okiem. – Mniejsze ryzyko powikłań – Dokładne oczyszczenie kanałów zmniejsza ryzyko konieczności ponownego leczenia. – Komfort pacjenta – Zabieg jest mniej inwazyjny i bardziej komfortowy. Czy Leczenie Kanałowe Jest Skuteczne? Leczenie kanałowe ma bardzo wysoką skuteczność, szczególnie jeśli jest przeprowadzone przy użyciu mikroskopu. Większość pacjentów, którzy zdecydują się na ten zabieg, może liczyć na długotrwałe rezultaty i uniknięcie ekstrakcji zęba. Kluczem do sukcesu jest jednak wczesna diagnoza i podjęcie leczenia na czas. Co Pacjenci Powinni Wiedzieć Przed Leczeniem Kanałowym? Przed przystąpieniem do leczenia kanałowego, pacjenci powinni: – Skonsultować się z dentystą, aby omówić możliwości leczenia, w tym leczenie kanałowe pod mikroskopem. – Zapoznać się z kosztami leczenia, które mogą różnić się w zależności od stopnia skomplikowania zabiegu i liczby kanałów. – Upewnić się, że gabinet stomatologiczny, w którym planowane jest leczenie, korzysta z nowoczesnych technologii i oferuje bezbolesne leczenie kanałowe. Podsumowanie Leczenie kanałowe to skuteczny sposób na uratowanie zęba przed ekstrakcją, a dzięki nowoczesnym technologiom, takim jak leczenie kanałowe pod mikroskopem, zabieg jest bardziej precyzyjny i komfortowy dla pacjenta. Jeśli doświadczasz bólu zęba lub innych objawów wskazujących na konieczność leczenia kanałowego, nie zwlekaj – skonsultuj się z lek.dent. Urszulą Leończak w Warsaw Dental Center i zadbaj o zdrowie swoich zębów już dziś.
Jakie korzyści niesie ze sobą Invisalign w Warszawie?
Czy szukasz skutecznego i dyskretnego sposobu na poprawę swojego uśmiechu? Invisalign w Warszawie to idealne rozwiązanie! Jest to nowoczesna metoda prostowania zębów, która przynosi wiele korzyści mieszkańcom Warszawy. Przezroczyste nakładki Invisalign oferują komfort i estetykę, pozwalając na dyskretną korekcję zgryzu bez konieczności noszenia tradycyjnych aparatów ortodontycznych. Już nie musisz się martwić o widoczne metalowe zamki – Invisalign pozwala na skuteczne leczenie bez uszczerbku dla wyglądu. Dlaczego warto wybrać Invisalign w Warszawie? Invisalign to wysoce precyzyjna metoda, która skutecznie prostuje zęby zarówno w prostych, jak i bardziej skomplikowanych przypadkach. Nakładki są dostosowane indywidualnie do Twoich zębów, co zapewnia maksymalny komfort i efektywność leczenia. Nosząc nakładki przez 20-22 godziny dziennie, możesz szybko uzyskać wymarzony uśmiech. W Warszawie coraz więcej pacjentów decyduje się na Invisalign z powodu wygody, skuteczności i estetyki tej metody. Czym jest Invisalign? Invisalign to nowoczesna technologia prostowania zębów, która zastępuje tradycyjne metalowe aparaty przez przezroczyste nakładki. Te alignery są niemal niewidoczne, co czyni je idealnym rozwiązaniem dla osób, które cenią sobie dyskrecję. Invisalign w Warszawie zdobywa popularność dzięki swojej skuteczności i łatwości użytkowania. Zalety korzystania z Invisalign w Warszawie – Dyskretny wygląd: Przezroczyste nakładki są niemal niewidoczne. – Komfort: Nakładki są wykonane z gładkiego, wygodnego materiału, który nie podrażnia dziąseł. – Łatwość w utrzymaniu higieny: Możesz łatwo zdjąć nakładki do jedzenia i mycia zębów. – Krótszy czas leczenia: Wiele osób kończy leczenie Invisalign szybciej niż przy tradycyjnych metodach. Proces leczenia Invisalign w Warszawie Leczenie Invisalign rozpoczyna się od konsultacji ze specjalistą ortodontą w Warszawie. Następnie ortodonta wykona skany Twoich zębów i opracuje plan leczenia dostosowany do Twoich potrzeb. Nakładki Invisalign będą dostosowane specjalnie do Ciebie, a następnie będziesz nosić je zgodnie z zaleceniami lekarza. Wybór odpowiedniego specjalisty od Invisalign w Warszawie Wybór odpowiedniego specjalisty ortodontycznego jest kluczowy dla sukcesu leczenia Invisalign. W Warszawie znajdziesz wielu doświadczonych ortodontów, którzy specjalizują się w leczeniu Invisalign i mogą zapewnić najlepszą opiekę. Koszt leczenia Invisalign w Warszawie Koszt leczenia Invisalign w Warszawie zależy od skomplikowania przypadku, ale warto zainwestować w piękny uśmiech. Wiele klinik stomatologicznych w Warszawie oferuje różne opcje finansowania, co pozwala na elastyczne dostosowanie planu leczenia do Twojego budżetu.